Živa bitja smo neločljivo povezana z okoljem, v dobrem in slabem. Ob stalni izpostavljenosti potencialno škodljivim zunanjim dejavnikom nas je evolucija nadgradila z občudovanja vrednim ter izredno učinkovitim načinom obrambe, sanacije povzročene škode in – kar je najvažnejše – regeneracije. Ta nadvse kompleksna »mašinerija« se zažene samodejno in obratuje povsem brez našega vpliva. V veliki večini primerov tako uspešno razreši konfliktno situacijo in se izključi, občasno pa namesto tega deluje še naprej, začne povzročati škodo ali celo pustošiti po našem organizmu. V kolikšni meri pa lahko ob vpogledu v drobovje tega sistema dejansko sami vplivamo nanj? Ali lahko vnetje preprečimo, ga omejimo ali celo zaustavimo?

Vnetje, kot odgovor na tkivno poškodbo, so poznali že očetje medicine – tako je oteklino, eno izmed ključnih znakov vnetja v 5. stoletju pred Kristusom, opisal že Hipokrat. Celsus je čez približno 500 let dodal še preostale – rdečino, bolečino (praviloma simptom) in povišano lokalno temperaturo. S petim znakom, to je izguba funkcije, je Galen kronal še zadnji znak omenjene vnetne pentade. Razumeti je treba, da je bila takratna medicina še zelo daleč od mikroskopa, s katerim so šele v 18. stoletju začeli odkrivati bujno dogajanje na celičnem nivoju, in svetlobna leta daleč od sodobnih laboratorijskih metod, ki nam danes omogočajo vpogled na molekularni nivo.
Ne gre več torej le za vprašanje, kdo so ključni akterji tega »vojnega dogajanja« v našem telesu, temveč predvsem, s čim se obstreljujejo, med kom potekajo komunikacije v kriznih razmerah in najaktualnejše – v katerih »tiskarnah« začnejo z »vojno propagando«.
Vnetje zaradi hrane
Čeprav je torej že od nekdaj znano, da je vnetje proces, ki na neki način pripomore k celjenju poškodbe oziroma rane, se je skozi čas izoblikovala nekoliko širša definicija – gre za zaščitni odgovor telesa na škodljivi zunanji ali notranji dražljaj. Pri tem velja poudariti, da je vnetni odgovor vedno enak, čeprav je izbor potencialnih »škodljivcev« izjemno pester: od značilnih – fizikalnih, kot je, denimo, poškodba tkiva zaradi praske ali zvin gležnja, sončna opeklina, do bioloških, kot so bakterije, virusi ali paraziti – povzročitelji okužb oziroma infekcij, pa vse do kemičnih, kot na primer kajenje in alkohol.
Drugo, nekoliko manj značilno skupino tvorijo notranji dejavniki, kot na primer »sterilno« vnetje ob razpadu prizadetega dela srčne mišice po srčnem infarktu ali, denimo, napad putike zaradi kristalov sečne kisline v sklepu. Zadnjega, vsekakor najbolj šokantnega škodljivca pa je na površje navrgla plima sodobnih raziskav – znanstveniki so namreč ugotovili, da lahko vnetni odgovor sproži celo hrana.

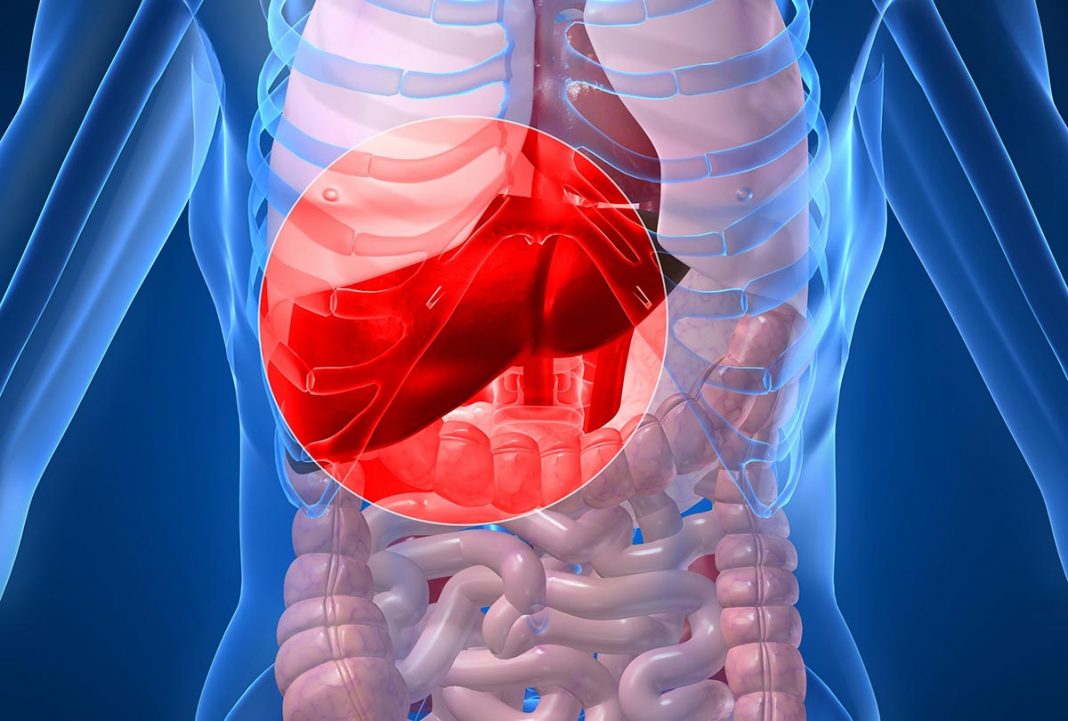
Zamaščenost jeter
Verjeli ali ne, zaužitje prevelike količine hrane na en obrok sproži epizodo vnetja. Slednje se sicer hitro razreši, vendar trajno prenajedanje pogojuje vnetje kronične narave. Skrivnost tiči v presežku kalorij, ki jih telo shrani v maščobnem tkivu. Raziskave na živalih so namreč pokazale, da nasičene maščobne kisline v višjih koncentracijah direktno sprožijo vnetno reakcijo. Čeprav so žrtev prenajedanja številni organi, so najbolj na udaru prav jetra. Tukaj se namreč dogaja živahna presnova maščob, hkrati pa so tudi ogromen rezervoar imunskih celic, ki dokaj hitro vnetno reagirajo. Rezultat je značilen ultrazvočni izvid, imenovan steatoza.
Za razliko od klasične, alkoholne, gre tukaj za nealkoholno jetrno zamaščenost, ki se pojavlja pri ljudeh s prekomerno telesno težo in sladkorno boleznijo tipa 2. Čeprav je nealkoholna jetrna zamaščenost kot klinični sindrom poznana že kar lep čas, so znanstveniki šele zdaj doumeli vlogo hrane kot povzročitelja vnetja. V igri pa niso le maščobe, temveč tudi druge sestavine hrane – ogljikovi hidrati in beljakovine, ki jih telo ob presežku predela v maščobne kisline in s tem prav tako posredno sprožajo vnetje. Omenjena dognanja so odprla novo poglavje v iskanju svetega grala – protivnetne hrane.
Vnetni odziv na lastni DNK
Naše telo je odlično zavarovano pred zunanjim okoljem, bariero predstavljajo zdrava koža in nepoškodovane sluznice s svojimi izločki. Izjemno pomembna dodatna ovira je bakterijska flora – tako na koži kot tudi sluznicah, ki s svojo naselitvijo ne škoduje, kar pa je bistvenega pomena, saj s svojo prisotnostjo preprečuje naselitev škodljivih mikroorganizmov. Problem seveda nastane, ko se ob poškodbi prekine zaščitni pokrov, s čimer dobijo omenjene (in potencialno še umetno vnesene) klice prost vstop v globlje plasti. Tukaj nepridipravi vseh vrst naletijo na specializirano stražarsko celico imunskega sistema, imenovano »celica požiralka« ali tkivni makrofag, katerega ključna vloga je, da prepozna nevarnost in sproži alarm.
Približno deset let je veljalo splošno prepričanje, da makrofag vnetno kaskado zažene s tem, da loči med »lastnim« in »tujim«. Danes vemo, da ni tako in da naši imunski stražarji bujno reagirajo tudi na lastne molekule, kot na primer delce DNK ali RNK, ki so sicer varno shranjeni znotraj celic, ob poškodbi tkiva pa se sprostijo v medceličnino. Odzovejo se celo na molekule ATP, ki kot nekakšne baterije za naše celice predstavljajo vir energije. Naše telo torej ne tvega – ob tkivni poškodbi zažene taisto vnetno »mašinerijo«, kot jo ob prisotnosti bolezenskih klic. Verižna reakcija, ki sledi, pa ima s tem lahko pomembne posledice: vnetno pustošenje v odsotnosti klic lahko po nepotrebnem poveča primarno zadano škodo.
Histamin povzroča žilne spremembe
Lokalni znaki so torej izraz srditosti vnetnega dogajanja na nivoju mikrocirkulacije. Zanimivo je dejstvo, da se ob tkivni poškodbi (iz kakršnega koli razloga že) kot neke vrste živčni refleks iz živčnih končičev samodejno sproži izločanje posebnih substanc, ki iz imunskih celic sprožijo izločanje histamina. Slednji povzroči razširitev žil v neposredni okolici; laboratorijsko so v zvezi s tem uspeli dokazati do 10-kratno povečanje lokalnega krvnega pretoka. Od tod torej rdečina in povišana lokalna temperatura. Finski znanstveniki so omenjen efekt v nedavni študiji domiselno uporabili za prikaz sklepnih vnetij pri otrocih. S preprosto in neinvazivno metodo infrardeče termografije so merili količino izsevanih infrardečih žarkov na površini kože. Metoda se je za zdaj izkazala za uspešno pri dokazovanju vnetja gleženjskega sklepa.

Prehod vnetnic skozi žilno steno
Oteklina prav tako nastane kot posledica delovanja histamina, ki povzroči razmik celic žilne stene, pri čemer slednja postane kot nekakšno sito, skozi katero se preceja »brezcelični« del krvi. Skozi žilno steno pa ne prehaja le krvna plazma, temveč tudi vnetno-rekrutirane celice, imenovane nevtrofilci. Nadvse veličasten je pri tem pojav prehoda imunskih celic skozi žilno steno v vnetno žarišče. Vnetnica se tako iz središčnega toka sprva pomakne proti žilni steni in se v namen zaviranja po njej začne kotaliti. Ko enkrat obstane, sledi popolna notranja preobrazba, ki omogoča, da se celica v svoji velikosti skoraj dobesedno zlije skozi žilno steno.
To »ameboidno« gibanje, ki posnema gibanje amebe – sladkovodnega enoceličarja, je oblika plazečega gibanja, pri čemer se notranji skelet imunske celice razgradi, v smeri gibanja pa se raztegujejo nekakšne »umetne ročice«, ki jim nato sledi preostali del »telesa«. Natančen mehanizem še dandanes ni poznan, vemo pa, da tudi nekatere rakaste celice, po izvoru iz vezivnega tkiva (sarkomi), izkazujejo taiste gibalne sposobnosti, ki, žal, pripomorejo k hitremu razsejanju raka po telesu.
Bolečina in teorija vrat
Bolečina je najbolj neprijetno doživetje v okviru poškodbe ali vnetja in roko na srce – večinoma doseže svoj namen, to je neporaba dotične strukture z značilno varovalno držo (nem. Schonhaltung). Seveda ponovno v namen zamejitve tkivne poškodbe in hitre regeneracije. Takšna vrsta bolečine nastane zaradi draženja prostih živčnih končičev zaradi direktne poškodbe, mehanskega vpliva otekline ter ne nazadnje kemičnih ojačevalcev, to je substanc, ki se sproščajo med vnetjem in pomembno povečajo vzdražnost živčnih končičev.
Proti hrbtenjači se bolečina nato prenaša preko živcev, katerih prenos je možno zelo dobro krotiti s pomočjo lokalnih anestetikov, kar se s pridom uporablja pri dentalnih in manjših kirurških posegih. Ker je bolečinski prenos dvojni, to se pravi preko debelejših vlaken s hitrejšim in tanjših vlaken s počasnejšim prevajanjem, pri čemer se oboji priključijo na eno živčno jedro, pridemo do izjemno zanimivega koncepta, tako imenovane teorije vrat. Omenjeni fenomen sami nevede vsakodnevno s pridom uporabljamo.
Ko se na primer udarimo, lahko namreč z drgnjenjem kože nad mestom poškodbe pomembno zmanjšamo povzročeno bolečino. Gre za to, da močna neškodljiva stimulacija s strani tankih vlaken (v našem primeru draženje kože) preobremeni oziroma »zapre vrata« bolečinskemu prevajanju debelih vlaken, vzdraženih zaradi udarca.
Bolečina kot štiriplastno čustvo
Treba je torej poudariti, da doživljanje bolečine nikakor ni odvisno izključno od intenzitete izvornega škodljivega dražljaja, temveč gre za različne vplive na več nivojih. Poleg teorije vrat, ki se dogaja na nivoju hrbtenjače, obstaja na naši bolečinski poti še centralna modulacija bolečine, to je zaviranje bolečinskega prenosa z metodo preusmeritve pozornosti, ki se uspešno izrablja, denimo, ob relaksacijskih tehnikah ali hipnozi. Pri bolečini in njeni kompleksnosti pa je izjemno zanimivo to, da je nikakor ne moremo uvrstiti med pet osnovnih človeških čutov, temveč gre bolj za nekakšno čustveno stanje, kot je na primer jeza, ljubezen ali sovraštvo. Prav iz tega razloga jo je tako težko opisati ali razložiti drugemu človeku.
Poskus objektivizacije se v medicini dosega s tem, da se bolečini poleg lokalizacije pripisuje še karakter (ostra, topa, zbadajoča, trgajoča bolečina), morebitno širjenje oziroma izžarevanje, intenziteta (na primer na lestvici 1–10), različni vplivi (gibanje, kašelj, telesni položaj), časovni potek in spremljajoči simptomi. O pestrosti, predvsem pa pomembnosti bolečinskega doživljanja govorijo tudi možganske projekcije oziroma končne povezave bolečinskih poti do štirih različnih možganskih centrov.
Iz tega sledijo štiri komponente bolečine: (1) zaznavna, ki nam da informacijo o izvoru tkivne poškodbe, (2) emocionalna, ki »boli«, kadar vzdraženje doseže čelni reženj, (3) spominska, ker se nam boleča izkušnja vtisne v spomin, in (4) visceralna ali organska komponenta, ker pride do različnih odzivov telesa na bolečino, tako na srčno-žilnem (na primer pospešeno bitje srca) kot tudi na prebavnem traktu (prebavne motnje) ali celo na hormonalnem nivoju.

Hladiti ali segrevati?
Izmed lokalnih znakov vnetja žilni pojavi reagirajo na dobro staro metodo hlajenja.
Podkožne žile se namreč zelo dobro odzivajo na zunanjo temperaturo. S hlajenjem se skrčijo žile, s tem se zameji precejanje tekočine v medceličje in nastanek otekline, delno se prepreči oziroma zmanjša tudi pojav bolečine. Pri tem je važno, da hlajenje traja dovolj časa (vsaj 20 minut, hlajenje drugi dan nima več učinka), priporočeno v intervalih, močno ohlajenih oziroma zamrznjenih pripomočkov pa se praviloma ne nanaša neposredno na kožo.
Ob sveži poškodbi mišično-skeletnega sistema brez poškodovanega kožnega pokrova se kot izjemno praktičen pripomoček izkaže akronim R.I.C.E (iz ang. Rest – počitek/imobilizacija uda, Ice – led, Compression – kompresijska obveza, Elevation – dvig uda). Kot dodatna metoda zmanjšanja bolečine pri blagih poškodbah pride v poštev kinesio-taping, ki poleg stabilizacije sklepov deluje tudi po že omenjenem konceptu teorije vrat. Kar se tiče protibolečinskega zdravljenja, se v glavnem uporabljajo zdravila iz skupine nesteroidnih antirevmatikov.
Protibolečinski učinek nastopi praktično 20 minut po zaužitju, na protivnetnega pa je ob rednem jemanju zdravil treba praviloma počakati vsaj nekaj dni. Mišični krči in kronična vnetja se praviloma boljše odzivajo na toploto.
Posebna pozornost velja oskrbi svežih ran, pri čemer je prvi in najpomembnejši ukrep zaustavitev krvavitve. Slednjo po navadi olajša dvig uda, čemur sledi nanos kompresijske obveze, pri čemer absolutna sterilnost ni pogoj. Zelo pomembno je izpiranje umazanije, če se rana z izrazito krvavitvijo že sama ne očisti. V primeru večje, predvsem pa zevajoče rane je indicirana »mala« kirurška oskrba znotraj časovnega okna 6–8 ur. Vsaka rana, sploh umazana, terja preverbo cepilnega statusa proti tetanusu in morebitno osvežitveno imunizacijo. Pri večji poškodbi, pa tudi – kar se pogosto pozablja – obširnejši vnetni reakciji na okončini, se kot dodatni ukrep uvede kratkotrajna imobilizacija uda.
Vročina je več kot le alarm
Povišana telesna temperatura oziroma vročina je za razliko od lokalne (beri: zamejene) vnetne reakcije običajno znak razširjenega, sistemskega dogajanja. Kljub številnim drugim potencialnim vzrokom, kot so na primer limfom, možganski procesi, infarkt, bolezen ščitnice idr., se vzrok slednje pripiše okužbi, vse dokler ni dokazano nasprotno. Po definiciji znaša sicer normalna telesna temperatura, izmerjena na površini telesa, med 36,6 in 37,2 °C, temperature med 37,5 in 38 °C so subfebrilne, šele nad 38,2 °C pa praviloma govorimo o vročini. Kot zanimivost velja omeniti, da imajo nekatere infekcijske, pa tudi rakaste bolezni svoje specifične temperaturne vzorce.
Tako govori kontinuirano povišana telesna temperatura, denimo, v prid bakterijske okužbe, ponavljajoča, to je nekaj dni normalna, nato ponovno zvišana možnost abscesa, virusne okužbe, okužbe s tuberkulozo ali morda rakaste bolezni – limfoma. Pri zadnjih dveh so značilne nočne epizode močnega potenja, limfomu v prid pa govori še nehotena izguba telesne teže in morebitne povečane bezgavke.
Značilni intervalni vzorec vročine z mrzlico izkazuje tudi plazmodij, povzročitelj malarije, pri čemer se porasti temperature časovno skladajo z masovnim razpadom rdečih krvnih celic. Včasih, v bistveno manj tehnološko-sofisticirani medicinski dobi so imeli posamezni vzorci nihanja telesne temperature pomembnejšo diagnostično vrednost. Glavni bolnikov dokument tekom hospitalizacije se še zmerom imenuje temperaturni list, čeprav ima grafični prikaz temperature danes manjšo veljavo.
Kakor koli že, padec telesne temperature je vsekakor dobrodošel znanitelj okrevanja oziroma uspešnega delovanja uvedenega antibiotika. Evolucijsko gledano ima povišana telesna temperatura vendarle svojo zaščitno vlogo, saj s povečano tkivno prekrvitvijo pripomore k učinkovitejšemu delovanju imunskega sistema in upočasni rast bolezenskih klic.
Inflamasom kot vnetna tiskarna
Splošno sprejeta prepričanja glede vnetne reakcije, ukoreninjena pred petnajstimi leti, v zadnjih letih pretresa plaz novih odkritij. Znanstveniki si namreč ne razbijajo več glav z viharnim vojnim dogajanjem na celično-molekularnem nivoju, iskajoč vzorce, temveč svojo pozornost sedaj usmerjajo k celici požiralki ali tkivnemu makrofagu, ki vojno začne. Ko se slednji ‘okopa’ v delcih razpadlega lastnega DNK/RNK ali drugih delcih, ki naznanjajo nevarnost, se v njem sproži nastanek posebnega molekularnega kompleksa, imenovanega inflamasom.
Gre za neke vrste tiskarno, ki nemudoma začne s proizvodnjo ogromne količine provojnega propagandnega materiala, imenovanega citokini. V glavnem sta to signalni molekuli interlevkin-1-beta in interlevkin 18, ki, ko sta enkrat na prostem, sprožita verižno reakcijo žilnih sprememb, rekrutacijo imunskih celic na vojno fronto in proizvodnjo še večjih količin signalnih molekul.
Reakcija je torej silovita, vendar kratkoživa – ne glede na sprožilni dejavnik. Razlog v samodejni deaktivaciji in razgradnji vojnih tiskarn znotraj 18 do 24 ur po nastanku je v zaščiti lastnih tkiv pred prekomernim vnetnim pustošenjem. Če do tega ne pride, bodisi zaradi molekul, ki vzdržujejo njegovo delovanje, ali zaradi defektnega inflamasoma, ki se preprosto ne izključi, se vzpostavijo okoliščine za kronično tleče vnetje, kot, denimo, pri sladkorni bolezni tipa 2 ali aterosklerozi.
Zanimivo je to, da se pri napadu putike, kljub vztrajanju kristalov v sklepu, inflamasom izključi in vnetje preneha, po drugi strani pa ob prisotnosti azbesta počasno, a vztrajno kronično vnetje brezpogojno vodi v terminalno zabrazgotinjenje pljuč. Pri Alzheimerjevi demenci inflamasom sproži vnetni odgovor na možganske plake beljakovine, imenovane beta amiloid. Posledica je počasen, progresiven propad nevronov.